Thuốc điều trị đau
Thuốc hại thận, thận hại thuốc
(ĐTĐ) – Gan và thận là hai cơ quan làm nhiệm vụ thải trừ thuốc. Gan thải trừ thuốc bằng sự chuyển hóa tạo thành chất khác và thuốc bị chuyển hóa vẫn còn trong cơ thể, trong khi thận thải trừ bằng cách loại bỏ thuốc ra khỏi cơ thể qua nước tiểu.
Trong quá trình loại bỏ thuốc ra khỏi cơ thể, hoạt động của thận sẽ ảnh hưởng đến tác dụng của thuốc, nói nôm na là “thận hại thuốc”. Ngược lại, thận tiếp xúc và bài tiết thuốc ra khỏi cơ thể thì chính nó cũng bị thuốc gây những tổn thương hoặc làm suy giảm chức năng và nói tắt là “thuốc hại thận”.
Thận hại thuốc
Khi thận hoạt động bình thường thì sự đào thải thuốc là bình thường. Thận chỉ hại thuốc khi chức năng thận thay đổi, làm tác dụng điều trị của thuốc giảm đi hoặc tác dụng phụ có hại của thuốc tăng lên.
Khi chức năng bài tiết của thận giảm đi có thể làm giảm gắn kết thuốc với protein (chủ yếu là albumin) có trong máu khi thuốc được phân bố đi khắp cơ thể. Sự giảm gắn kết protein sẽ tăng lượng thuốc tự do có trong máu, gây tăng tác dụng điều trị của thuốc và cũng tăng cả tác dụng phụ có hại. Điển hình của thuốc giảm sự gắn kết protein máu đưa đến phầntự do có trong máu tăng khi chức năng thận giảm là phenytoin chống động kinh. Do phần tự do của phenytoin có tác dụng dược lý tăng nên nồng độ toàn phần để thuốc có tác dụng điều trị phải giảm để không làm hại.
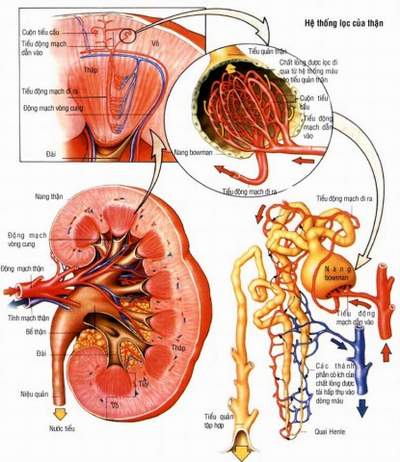
Khi chức năng bài tiết của thận giảm đi có thể làm thay đổi hoặc giảm chuyển hóa thuốc ở gan. Điển hình của thận hại thuốc kiểu này là thuốc trị tim mạch propranolol, nicardipin. Khi giảm chuyển hóa ở gan tức sự thải trừ thuốc giảm, đòi hỏi phải giảm liều dùng, nếu dùng liều thông thường có khi là có hại do tác dụng dược lý của thuốc tăng lên.
Khi chức năng bài tiết của thận giảm đi có thể làm tăng tính nhạy cảm với thuốc. Các thuốc như thuốc phiện, thuốc an thần nhóm benzodiazepin, thuốc ngủ barbiturat, phenothiazin đều tăng tác dụng đối với hệ thần kinh trung ương ở người mà chức năng thận thận giảm so với người chức năng thận bình thường. Nguyên nhân chưa rõ nhưng cũng có thể do tăng tính thấm của hàng rào máu – não. Các thuốc hạ huyết áp cũng thường gây hạ huyết áp tư thế nhiều hơn ở người suy thận, có thể là do thay đổi cân bằng natri trong máu.
Trong trường hợp “thận hại thuốc” kể ở trên hay “thuốc hại thận” kể sau này, phải điều chỉnh liều dùng thuốc để an toàn cho người bệnh. Đối với nhiều loại thuốc mà tác dụng phụ chỉ liên quan rất ít hoặc không liên quan đến liều dùng thì thường không phải tính liều điều chỉnh một cách thật chính xác khi chức năng thận suy giảm mà chỉ cần một phác đồ giảm liều đơn giản. Đối với các thuốc độc hại hơn, có khoảng an toàn hẹp thì khi thận suy phải điều chỉnh liều dựa vào mức lọc cầu thận. Tổng liều duy trì hàng ngày của mỗi thuốc có thể giảm xuống bằng cách hạ thấp liều dùng hàng ngày hoặc kéo dài khoảng cách giữa các liều (nhịp cho thuốc trong ngày thưa hơn). Trong bệnh viện, giới chuyên môn phải tính toán rất kỹ để điều chỉnh liều thuốc ở người có chức năng thận suy giảm. Trong quá trình điều trị phải thăm dò liều cẩn thận, dựa trên đáp ứng lâm sàng và định lượng nồng độ thuốc trong huyết tương.
Thuốc hại thận
Nên lưu ý có rất nhiều thuốc có thể làm hại thận cấp tính hoặc mạn tính. Thông thường để phát hiện thận bị suy, người ta làm xét nghiệm đo creatinin máu.
Các thuốc hại thận có thể kể: các kháng sinh thuộc nhóm penicillin, cephalosporin, aminoglycosid, sulfamid, quinolon…; các thuốc chống viêm không steroid NSAID; các thuốc lợi tiểu như furosemid; thuốc ức chế men chuyển…
Thiết bị điều trị nhiệt
[DoctorHome DH14] Máy trị liệu đa năng DoctorHome DH-14 (tiêu chuẩn)
Máy vật lý trị liệu Bộ Quốc phòng
Người bệnh đã có tiền sử suy thận thì tuyệt đối không dùng các thuốc độc cho thận khi có thuốc khác thay thế. Ví dụ như không dùng các aminoglycosid, amphotericin, cisplatin, vàng, mesalazin, các NSAID, penicilamin và vancomycin… là các thuốc hại thận rất dữ.
Ngoài gây hại thận và chức năng thận, nhiều thuốc gây những rối loạn liên quan gián tiếp đến thận. Một số thuốc trực tiếp gây giữ nước và do đó có thể gây nặng hơn các biến chứng về tim mạch ở người bị suy thận, như carbenoxolon, indomethacin. Ở người bệnh suy tim sung huyết,việc tưới máu thận phụ thuộc vào lượng prostaglandin được sản xuất tại thận, dùng thuốc NSAID sẽ ức chế tác dụng tại chỗ của prostaglandin đối với thận gây giảm dòng máu qua thận, giữ nước và làm xấu thêm tình trạng suy tim. Dùng digoxin ở người suy thận nặng, sẽ làm tăng canxi huyết và/hoặc giảm kali huyết. Dùng các thuốc lợi tiểu giữ kali như amilorid, spironolacton có thể gây tăng kali huyết nặng ở người suy thận. Dùng thuốc kháng tiết cholin như atropin, scopolamin có thể gây rối loạn chức năng bàng quang và đái không tự chủ đối với người có chức năng thận bình thường. Dùng acetazolamid, vitamin D liều cao, vitamin C liều cao dễ gây đọng tạo sỏi thận-tiết niệu.
Thuốc hại thận ở đây còn có thể hiểu là thuốc có thể làm thay đổi kết quả xét nghiệm chức năng thận. Như có thuốc gây dương tính giả xét nghiệm độ đục nước tiểu (turbidimetric test): tolbutamid, kháng sinh penicillin, cephalosporin (liều cao), sulfisoxazol… Có thuốc làm tăng creatinin máu do cạnh tranh bài tiết ở niệu quản: triamteren, amilorid, trimethoprim, cimetidin; hoặc làm tăng creatinin máu trong xét nghiệm theo phương pháp Jaffe: vitamin C, kháng sinh cephalosporin.
Nguồn Suckhoedoisong.vn
(Lưu ý: Việc đáp ứng với các liệu trình điều trị, máy, thiết bị trợ giúp là khác nhau tùy thuộc cơ địa mỗi người !
Những thông tin y học trên website chỉ mang tính tham khảo, bạn không được tự ý áp dụng nếu chưa được sự chỉ dẫn của thầy thuốc !)